在一次例行的健康检查中,张先生,一位66岁的退休教师,被建议进行肠镜检查。检查结果显示他的结肠上有几个小息肉。然而,医生建议暂时不进行切除,这让张先生感到既困惑又担忧。为什么医生不直接移除这些看似危险的生长体呢?这背后的医学逻辑是什么?
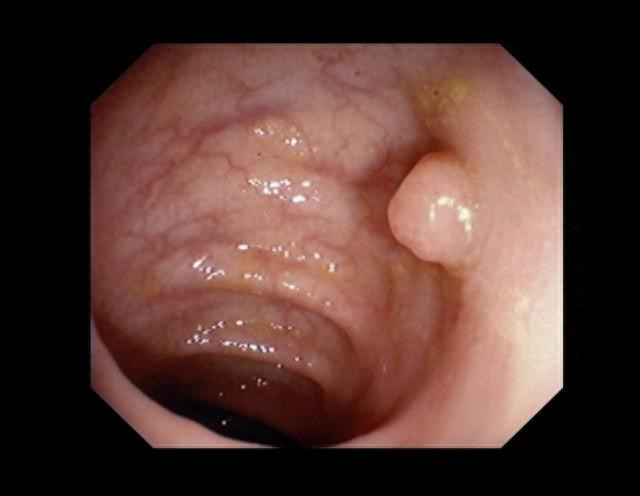
小息肉解密:何为肠息肉?
肠息肉是肠壁上的一种生长物,常见于结肠和直肠,它们大小不一,形态各异。虽然多数肠息肉是良性的,但在某些情况下,它们可能发展成为癌症。了解肠息肉的类型和它们的潜在风险对于采取正确的治疗策略至关重要。

肠息肉的分类
炎症性息肉:这类息肉通常是由于炎症引起的,如慢性肠炎症疾病的一部分,它们通常不会转变为癌症。
腺瘤性息肉:这是最常见的类型,有潜在的恶变风险,尤其是当息肉较大、数量多或形态异常时。
错构瘤性息肉:这种类型通常发现于年轻人,很少发展为癌症。
风险因素和症状
风险因素:年龄增长、家族病史、肥胖、烟酒习惯和不良饮食习惯(高脂肪、低纤维)等均可增加患病风险。
症状:肠息肉常见的症状包括便血或肠道习惯改变,但多数小息肉无症状,通常在无症状的情况下被偶然发现。
为何医生选择观察而非切除?
在许多情况下,小息肉尽管被检测到,医生可能会选择观察而非立即切除,这种决定基于以下几个医学考虑:
息肉的大小和类型:小于一定大小(通常是5毫米以下)的腺瘤性息肉,如果没有其他危险特征,通常可以安全地观察而不进行即刻切除。
患者的整体健康状况:对于手术风险较高的老年人,如果息肉未显示出高度恶变的迹象,医生可能推荐定期监测而非立即手术。
手术风险与益处的权衡:所有医疗程序都有潜在风险,包括感染和出血。在息肉恶变风险较低的情况下,监测可能是一种更安全、更合理的选择。
实际操作中的限制:为何不立即切除小息肉?
在肠镜检查中,发现结肠上的小息肉并不罕见。然而,医生通常不会立即切除这些息肉,这背后有多重考虑。
1. 判断息肉性质
类型识别:息肉的类型多样,包括腺瘤性、炎症性和错构瘤等。腺瘤性息肉具有一定的恶变潜能,而其他类型则相对良性。即时生物镜下观察和定性分析对判断息肉性质至关重要。
大小与形态:小于5毫米的息肉,其恶变的概率极低,通常无需即刻切除。形态平坦的息肉比突出的更难切除且风险稍高。
2. 设备与技术限制
设备适用性:并非所有的肠镜设备都配备了切除工具。在一些基础医疗设施中,可能只能进行观察而不能执行切除。
专业技能要求:即便设备齐全,执行息肉切除还需要高级的技术技能。缺乏经验的医生可能选择在条件更加成熟的环境中进行操作,以确保患者安全。
3. 减少不必要的风险
出血风险:切除息肉可能导致出血,尤其是血管较多的大型息肉。
穿孔风险:切除操作如果处理不当,可能会造成肠壁穿孔,这是一种严重的并发症。
后续步骤与患者指导:如何管理结肠息肉?
发现结肠小息肉后,医生通常会建议一系列后续步骤,确保患者的健康安全。
1. 细致监测
复查计划:根据息肉的大小和类型,医生可能建议3-5年后复查。对于较大或形状不规则的息肉,复查周期可能更短。
生活方式调整:鼓励患者改善饮食习惯,增加纤维摄入量,减少红肉和加工肉类的消费,以降低肠道疾病的风险。
2. 教育与沟通
疾病教育:解释息肉的性质和潜在风险,以及为何不立即切除的理由,帮助患者理解医疗决策。
情绪支持:对于担忧息肉可能恶变的患者,提供心理支持和正确的信息是必要的。
3. 预防措施
定期体检:强调定期进行肠镜检查的重要性,特别是对于有家族病史的个体。
药物预防:在某些情况下,医生可能会推荐使用非甾体抗炎药(如阿司匹林)来减少息肉的恶变风险,但这需要在医生的指导下进行。

